耳の症状
よくある症状
●耳がかゆい
●耳が痛い
●耳のつまった感じ(耳閉感)
●聞こえにくい(難聴)
●耳鳴り
●耳垂れ(耳漏)
●めまい
など
耳の主な疾患
●外耳炎
●耳垢栓塞
●急性中耳炎
●滲出性中耳炎
●慢性中耳炎
●真珠腫性中耳炎
●耳管狭窄症
●耳管開放症
●耳鳴症
●突発性難聴
●良性発作性頭位めまい症
●メニエール病
など
急性中耳炎
急性中耳炎は、特に乳幼児や小児に多く見られる耳の病気で、風邪や上気道感染症が原因となって中耳(鼓膜の奥にある空間)に炎症が生じることで発症します。この病気は成人でも発症することがあり、耳の痛みや聴力の低下、耳だれ、発熱といった症状が特徴です。痛みは夜間に強くなることが多く、耳から膿が出ることもあります。
原因としては、風邪やインフルエンザ、アレルギーなどが挙げられます。これらが中耳に広がることで細菌やウイルスが侵入し、炎症を引き起こすのです。治療には、細菌が原因の場合には抗生物質が用いられますが、症状の緩和のために鎮痛剤が処方されることもあります。また、重症の場合には鼓膜を切開して中耳にたまった液体を排出する処置が行われることもあります。
急性中耳炎を予防するためには、風邪を引かないように注意することや、鼻の状態を良好に保つことが重要です。また、特に幼児の場合には、タバコの煙を避けることも予防に効果的です。早期に治療を行えば数日から数週間で完治しますが、放置すると慢性化する恐れがあるため、症状が現れたら早めに耳鼻科を受診することが大切です。

突発性難聴
突発性難聴は、突然片耳が聞こえなくなる病気で、通常、24時間以内に急激に聴力が低下します。この病気の原因は明確に特定されていないことが多く、ウイルス感染、内耳の血流障害、自己免疫反応などが関与していると考えられています。突発性難聴は成人に多く見られ、特に中高年層での発症が一般的です。
症状としては、片側の耳が突然聞こえなくなることが最も特徴的で、これに加えて耳鳴りや耳の詰まった感じ(耳閉感)、さらにはめまいを伴うこともあります。症状が現れた場合、できるだけ早く耳鼻科を受診することが重要です。突発性難聴は早期治療が予後に大きく影響するため、発症から2週間以内の治療開始が推奨されています。
治療には、内耳の炎症を抑えるためにステロイド剤が用いられることが一般的です。さらに、内耳の血流を改善する薬や、めまいを緩和する薬も併用されることがあります。治療の効果は個人差がありますが、早期に治療を受けた場合には、完全に聴力が回復する可能性もあります。ただし、治療が遅れると聴力が完全に戻らないこともあるため、早期対応が何よりも重要です。

はなの症状
よくある症状
●くしゃみ
●鼻づまり(鼻閉)
●鼻水(鼻水がとまらない・鼻水が粘っこい・黄色っぽい)
●鼻血
●鼻声
●鼻の痛み
●鼻のかゆみ
●鼻水が喉の方に垂れる(後鼻漏)
●鼻が臭い・鼻水が臭い
●においがわからない(嗅覚障害)
など
鼻の主な疾患
●感冒
●急性鼻炎
●アレルギー性鼻炎
●花粉症
●後鼻漏
●慢性副鼻腔炎(蓄膿症)
●嗅覚障害
●鼻出血
など
アレルギー検査
アレルギー検査は、体内でアレルギーを引き起こす原因物質(アレルゲン)を特定するために行われます。これには、花粉、ハウスダスト、動物の毛、食物などが含まれます。アレルゲンが特定されることで、症状を引き起こす原因を知ることができ、治療や日常生活での対策を立てやすくなります。
アレルギー検査の結果から、アレルギーを引き起こしている物質を避けるための具体的なアドバイスが受けられます。また、必要に応じて適切な薬の処方や、生活習慣の見直しを行うことができるため、アレルギー症状の改善が期待できます。定期的に検査を受けることで、季節性のアレルギーや環境の変化に対応した予防策も立てやすくなります。
このように、アレルギー検査は、日常生活の質を向上させるために非常に有効です。症状に悩まされている方は、一度耳鼻科での検査を検討してみてください。
当院でのアレルギー検査はアレルギー性鼻炎、花粉症の精査が目的ですので、食物アレルギーのみの検査ご希望の方はお断りします。キットに食物の項目は含まれますが参考値としての扱いとさせてもらいます。
今後、保育園、幼稚園、小学校等の提出書類についても食物アレルギーの項目は記入できません。
検査にかかる時間の関係上、午前は12時、午後は18時までに診察できる方を対象としております。
Web受付の混雑もあり、後半の番号の方は診察時間が読めない状態となっております。ご希望の方は事前に電話でお問い合わせください。
予約を取らせていただきます。(後日の検査案内となることもあります。)検査は予約優先となるため、時間内の診察時にご希望されても検査できないことがあります。
慢性副鼻腔炎(蓄膿症)

口・のどの症状
よくある症状
●のどが痛い
●のどの違和感・異物感
●扁桃腺が腫れた
●声がかれる
●声が出にくい
●ものが呑み込めない(嚥下障害)
など
口・のどの主な疾患
●咽頭炎
●喉頭炎
●扁桃炎
●扁桃周囲膿瘍
●急性喉頭蓋炎
●声帯ポリープ
●咽喉頭逆流症(逆流性食道炎)
●味覚障害
●口腔乾燥症
など
咽頭炎
咽頭炎は、咽頭(のどの奥の部分)の粘膜が炎症を起こす疾患で、主にウイルスや細菌の感染が原因です。咽頭炎には、急性と慢性の2つのタイプがありますが、急性咽頭炎が最も一般的です。急性咽頭炎は、風邪やインフルエンザなどのウイルス感染によって引き起こされることが多く、喉の痛み、飲み込みづらさ、発熱、咳などの症状が現れます。
慢性咽頭炎は、長期間にわたる喉の炎症で、喫煙、アレルギー、または乾燥した空気の吸入などが原因であることが多いです。慢性の場合、症状は軽度であるものの、長期間続く傾向があります。
咽頭炎の治療は、原因によって異なりますが、一般的には痛みを和らげるための鎮痛薬や、ウイルス性の場合は対症療法が行われます。細菌感染が疑われる場合には、抗生物質が処方されることがあります。また、うがいや加湿、十分な水分摂取なども症状を緩和するために推奨されます。
長く続く咳やのどの痛みがある場合は、我慢なさらずクリニックにて診察を受けるようにしてください。

扁桃炎
扁桃炎は、喉の奥にある扁桃腺が炎症を起こす疾患で、特に子どもや若い成人に多く見られます。扁桃腺は、体内に侵入する病原体を防ぐ役割を担っており、細菌やウイルスの感染に対する初期防御機構です。しかし、これらの病原体に感染することで扁桃腺自体が炎症を起こし、痛みや腫れ、発熱などの症状が現れます。
扁桃炎には急性と慢性の2種類があり、急性扁桃炎は、溶連菌やアデノウイルスなどの感染が主な原因です。急性の症状には、強い喉の痛み、飲み込みづらさ、発熱、リンパ節の腫れなどが含まれます。慢性扁桃炎は、繰り返す急性扁桃炎や持続的な炎症によって引き起こされ、慢性的な喉の痛みや不快感が続くことがあります。
扁桃炎の治療は、原因となる病原体によって異なります。細菌性の扁桃炎の場合は、抗生物質の投与が行われますが、ウイルス性の場合は対症療法が主となります。痛みを和らげるための鎮痛薬や、うがい、加湿、十分な水分補給が症状の緩和に効果的です。また、慢性扁桃炎が繰り返し発生する場合や重度の場合には、扁桃腺を摘出する手術が検討されることもあります。
その他の症状と疾患
よくある症状
●顔面の片側の痛み
●顔、耳、頭の痛み
●ふらつき
●急に目の前が真っ暗になる
●起立時や長時間立っているときにめまいや立ちくらみを感じ
など
主な疾患
●頸部腫瘤
●顔面神経麻痺
●眼前暗黒感
●起立性低血圧症
●睡眠時無呼吸症候群
など
顔面神経麻痺
顔面神経麻痺とは、顔の片側の筋肉が動かなくなる状態を指し、通常は顔面神経の損傷や圧迫が原因です。顔面神経は、表情筋を動かす役割を持つ神経で、これが障害されると、顔の一部が動かせなくなったり、表情が不自然になったりします。顔面神経麻痺には、ベル麻痺と呼ばれる原因不明の急性顔面神経麻痺や、外傷、感染症、腫瘍などによるものがあります。
ベル麻痺は特に一般的で、多くの場合、片側の顔が突然動かなくなります。まぶたを閉じることができなかったり、口角が下がったりすることがあります。また、涙や唾液の分泌が異常になることもあります。ベル麻痺の原因は完全には解明されていませんが、ウイルス感染や炎症が関連していると考えられています。
顔面神経麻痺の治療は、原因や症状の重さによって異なります。ベル麻痺の場合、ステロイド薬の使用が一般的で、早期の治療が予後を改善することがあります。ウイルス感染が原因と考えられる場合は、抗ウイルス薬が併用されることもあります。リハビリテーションとして、顔面の筋肉を鍛えるエクササイズが推奨されることもあります。
顔面神経麻痺が疑われる場合は、早めに医師の診断を受け、適切な治療を開始することが重要です。症状が改善しない場合や、他の症状が伴う場合は、さらなる検査や治療が必要になることがあります。

睡眠時無呼吸症候群
睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が一時的に停止する状態を指します。この状態は、無呼吸の間隔が10秒以上続き、夜間に何度も繰り返されることで、睡眠の質が低下し、日中の過度な眠気や集中力の低下、疲労感などを引き起こすことがあります。
主な原因としては、気道が閉塞して呼吸が阻害される「閉塞型睡眠時無呼吸症候群」(OSA)が最も一般的で、肥満や加齢、喉や鼻の構造的な問題などが影響します。また、呼吸を制御する脳の信号が乱れる「中枢型睡眠時無呼吸症候群」(CSA)も存在しますが、こちらは比較的まれです。
SASは、心血管疾患や高血圧、糖尿病のリスクを高めることが知られており、適切な診断と治療が重要です。治療法としては、持続的気道陽圧法(CPAP)を用いて気道を開放し続ける方法が一般的です。また、生活習慣の改善や体重の減少、睡眠姿勢の調整も治療の一環として推奨されます。
早期の診断と適切な治療によって、睡眠の質を向上させ、日中の活動性を改善し、関連する健康リスクを軽減することが可能です。もし睡眠中に無呼吸の兆候や日中の過度な眠気を感じる場合は、当院にご相談ください。

①問診
睡眠状況、日中の眠気、いびきや無呼吸の有無などを確認します。また、既往歴や生活習慣も確認し、睡眠時無呼吸症候群の疑いがあるかを判断します。

②診察
呼吸器系や肥満、鼻や喉の状態を確認する身体診察を行います。気道の閉塞や睡眠中の呼吸機能に問題があるかどうかを調べます。

③業者に検査依頼
睡眠中の呼吸状態を測定するため、外部業者へ睡眠検査用機器の手配を依頼します。

④検査の説明・実行
自宅で行う睡眠検査の手順や使用機器について詳細な説明を行い、検査を実施してもらいます。睡眠時の呼吸や酸素濃度を記録します。※検査は2日間の検査になります。

⑤検査結果報告
検査結果は1~2週間で医院に報告されますので、検査結果が出る頃の時期に受診いただき、検査データを基に、無呼吸の頻度や重症度、睡眠中の酸素レベルの変動を説明し、結果に応じて適切な治療方針を決定します。

⑥治療開始
CPAP療法、または生活習慣の改善など、検査結果に基づいた最適な治療法を開始します。治療経過を定期的に確認し、調整を行います。

治療案内
・軽症の場合は、症状が軽いため経過観察を行います。
・中等度の場合は、さらに詳しい検査が必要なため、専門の医療機関に紹介します。
・重度の場合は、当院でCPAP治療を導入し、呼吸をサポートします。
アレルギー検査
ドロップスクリーンアレルギー検査機器を導入しており、花粉、食物、動物の41項目のアレルギーを20μlのごく少量の血液で計測できます。(指先からのごく少量の採血であり、小さなお子さまでも施行できます。血糖値測定のイメージです。)
測定にかかる時間も30分と短時間で結果をえることができます。
当院でのアレルギー検査はアレルギー性鼻炎、花粉症の精査が目的ですので、食物アレルギーのみの検査ご希望の方はお断りします。キットに食物の項目は含まれますが参考値としての扱いとさせてもらいます。
今後、保育園、幼稚園、小学校等の提出書類についても食物アレルギーの項目は記入できません。
検査にかかる時間の関係上、午前は12時、午後は18時までに診察できる方を対象としております。
Web受付の混雑もあり、後半の番号の方は診察時間が読めない状態となっております。ご希望の方は事前に電話でお問い合わせください。
予約を取らせていただきます。(後日の検査案内となることもあります。)検査は予約優先となるため、時間内の診察時にご希望されても検査できないことがあります。

検査の流れ
①受診

まず、アレルギーに関連する症状や既往歴をお伺いするために、問診を行います。患者さまの具体的な症状や生活環境、家族歴などをもとに、お伺いいたします。
②採血
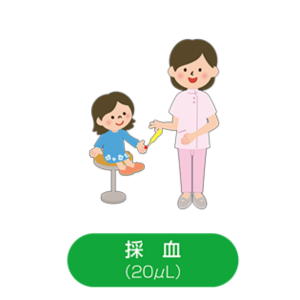
採血を行います。採取量も少ないので、採血は短時間で終わり、痛みも最小限です。
③測定

専用の測定器で約30分ほどで測定が完了します。
④結果・報告診断

検査結果が出た後、検査結果をご報告します。診断結果によっては、今後治療が必要となる場合もありますので、その場合は投薬や治療スケジュールについてご相談の上、一緒に考えて参ります。